動画版はこちら↓
百日咳とは
百日咳は、百日咳菌(Bordetellapertussis)がヒトの気道に感染することで起こる呼吸器感染症です。特有のけいれん性の咳発作が特徴で、咳発作によるチアノーゼや呼吸停止が起こることもあるため最悪の場合死に至ることもあります。1歳以下の乳児、特に生後6カ月未満では死に至る危険性が高まります。
百日咳菌は呼吸飛沫を介して伝播します。感染力が非常に強く、感染患者の近くにいると80%以上の確率で感染すると言われています。罹患後は長期間免疫が保持され、再罹患はほとんどないようです。
百日咳は1950年代からのワクチン開発と普及により劇的に感染が抑えられるようになりました。現在、DPT三種混合ワクチン(ジフテリア・百日咳・破傷風)やDPT-IPV四種混合ワクチン(ジフテリア・百日咳・破傷風・不活化ポリオ)の接種が世界中で実施されています。
しかし、近年、百日咳はワクチンが広く普及した先進国においても患者数が増加しており、再興感染症の一つに挙げられるようになりました。現在は世界中で流行しており、世界の患者数は年間約1,600万人と言われています。その約95%は発展途上国の小児であり、小児の死亡数は19.5万人にのぼるとされています。日本国内では2018年と2019年に1万人以上の患者が報告されました。
百日咳の歴史について
百日咳は、1578年のパリでGuillaumedeBaillouによって最初に報告されました。1658年にはロンドンで第二の流行が確認され、1670年にこの病気に対して「per-tussis」(激しい咳を表すラテン語)と名前が付きました。百日咳は1732~33年には欧州全体に広まり、このときはパンデミックとなったと言われています。日本では、1818年から1830年にかけての文政年間に「百日咳」という名前が使われるようになりました。
1906年、BordetとGengouによって初めて百日咳菌が分離され、その名を冠したB-G培地が開発され、後のワクチン開発に大きく寄与しました。
ワクチンの開発と普及
1950(昭和25)年頃までは,10万人以上の届出があり、そのうち1万人以上が死亡していました。百日せき(P)ワクチンは1950年から予防接種法によるワクチンに定められ、単味ワクチン(1種類のワクチンのこと)によって接種が開始されました。1958年の法改正からはジフテリア(D)と混合のDP二種混合ワクチンが使われ、さらに1968(昭和43)年からは、破傷風(T)を含めたDPT三種混合ワクチンが定期接種として広く使われるようになりました。これらのワクチンの普及とともに患者の報告数は減少し、1971年には206例、1972年には269例と、この時期に、日本は世界で最も百日咳罹患率の低い国のひとつとなりました。
しかし、DPTワクチン、特に百日せきワクチン(全菌体ワクチン)による考えられる脳症などの重篤な副反応発生が問題となり、1975年2月に百日せきワクチンを含む予防接種は一時中止となりました。同年4月に、接種開始年齢を引き上げるなどして再開されましたが、接種率の低下が著しく、思うように普及しなかったようです。DPTではなくDTで接種を行う地区もありました。その結果、1979年には年間の届け出数が約13,000例、死亡者数は約20例に増加してしまいました。
その後、わが国において百日咳ワクチンの改良研究が急いで進められ、それまでの全菌体ワクチン(wholecell vaccine)に代わり無細胞ワクチン(acellular vaccine)が開発された。1981年秋からこの無細胞百日せきワクチン(aP)を含むDPT三種混合ワクチンが導入され、再びDPTの接種率は向上しました。1995年4月からはDPTワクチンの接種開始年齢がそれまでの2歳から3カ月に引き下げられ、それによって乳幼児の患者数は減少していきました。
LD50

数値を見る限り、非常に低い数値のため、強力な急性毒性を持っていることが分かります。
中毒症状

通常7~10日の潜伏期間の後、乳児および幼児の百日咳は、最初は軽度の咳、くしゃみ、鼻水などの軽度の呼吸器感染症症状を特徴とします(カタル期)。1~2週間後、咳は制御不能な発作に発展し、それぞれ5~10回の激しい咳き込み、その後患者が息を吸い込むのに苦労するにつれて甲高い「ヒュー」という音が続きます(痙咳期:けいがいき)。咳の発作の後に嘔吐が起こることが多く、栄養失調を引き起こす可能性があります。発作は自然に起こることもあれば、食事によって引き起こされることもあります。この段階は2~8週間続きますが、それ以上続く場合もあります。その後、徐々に回復期に移行します。
乳児・幼児の感染は特に重篤で、死亡リスクは最大3%に達すると言われています。多くの場合、重度の肺高血圧症が原因です。
作用機序

ここからは百日咳毒素の作用メカニズムについて解説していきます。
毒素の構造
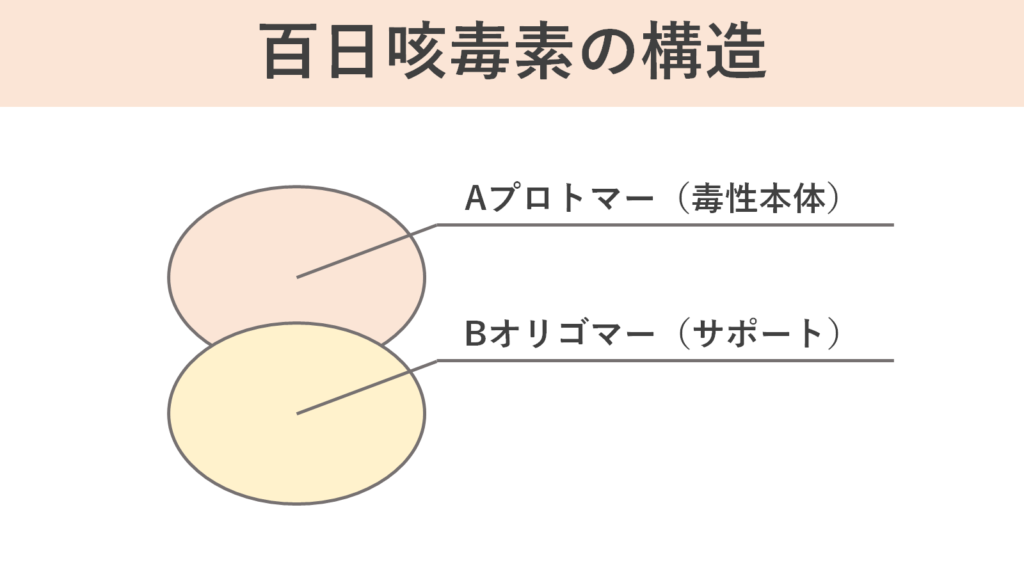
この毒素は、6つのサブユニット(S1からS5、S4のコピー2つを含む)から成り立っています。百日咳毒素の構造は大きく分けて「Aプロトマー」と「Bオリゴマー」2つのパーツに分けることが出来ます。
AプロトマーはS1サブユニットからなり、BオリゴマーはS2からS5サブユニットで構成されています。
毒素の機能と動作
Bサブユニットが細胞の受容体に結合し、エンドサイトーシスによって細胞内に取り込まれ、毒素本体が宿主細胞内に侵入します。
細胞内に毒素が侵入すると、細胞内でAプロトマーとBオリゴマーは切断を受け分離されます。Bオリゴマーは分解されやすいのですが、Aプロトマーにはユビキチン依存性の分解に必要なリジン残基がないため、代謝されにくい性質を持っています。
ユビキチンは細胞内で不要なタンパク質を除去する役割を持っていますが、リジン残基がないAプロトマーはユビキチンの標的となるリジン残基が存在していないため、不要なタンパク質として除去されにくくなっていると考えられています。
Gタンパク質とは?
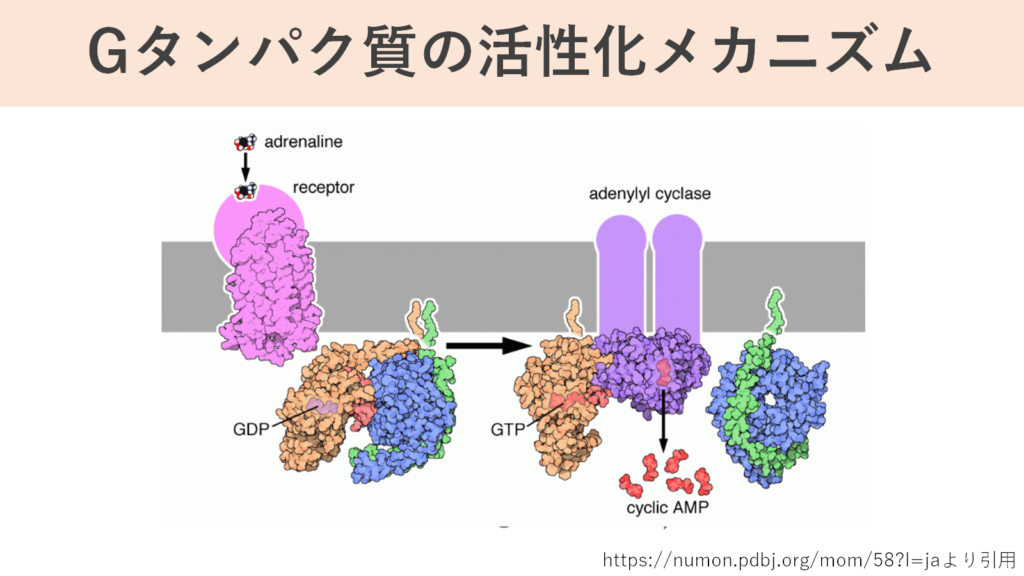
Gタンパク質とはGTPやGDPといった物質を信号伝達に利用しているタンパク質のことを言います。受容体に特定の物質が結合するとGタンパク質は構造を変え、それからその先に信号を伝達します。
具体的なメカニズムとしては、Gタンパク質はGDPが結合していると不活性な状態で、受容体に対応している物質が結合すると、その受容体の構造が変化し、それと一緒にGタンパクの構造も変化してGDPが外れ、そこにGTPが結合することでGタンパク質は活性化します。
Gタンパク質にはいくつか種類が存在していて、ざっくりGi、Gq、Gsのようにいくつか種類が存在しています。それぞれ働きが異なりますが、今回は取り上げません。
作用メカニズム
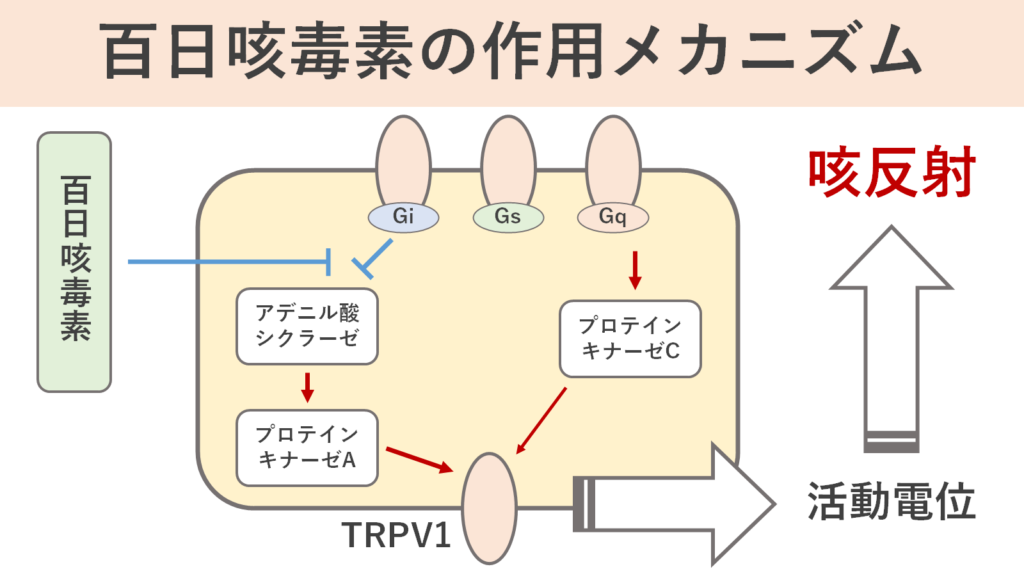
GqとGiタンパク質はそれぞれ「TRPV1」の活性を調整する作用を持っています。Gsはその受容体を活性化させる方向に、Giは受容体の活性化を抑制する方向に情報を伝達します。
百日咳毒素はGiタンパク質のαサブユニットをADPリボシル化し、Giタンパク質の構造が変化できなくなってしまいます。したがって、たとえ受容体に物質が結合したとしても、Giタンパク質が機能しないため効果器系への情報伝達が遮断されてしまいます。よって、TRPV1を支配する抑制性の刺激がなくなってしまったことを意味します。そのため、TRPV1は過剰に活性化してしまうことになります。
つまり、百日咳毒素はTRPV1の感受性を負に制御するGiタンパク質の機能を遮断することでTRPV1の興奮が高まり、咳が容易に発生する状態を作り出していたのです。



コメント